Toxoplasma gondii
Toxoplasma gondii (grško toxon - lok + plasma - oblika) je parazitska pražival iz debla Apicomplexa. Razširjen je po vsem svetu, pri toplokrvnih (homeotermnih) živalih, kot so glodavci in ptiči, ter pri človeku pa povzroča eno od najbolj pogostih in razširjenih parazitskih bolezni, tj. toksoplazmozo.
| Toxoplasma gondii | ||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
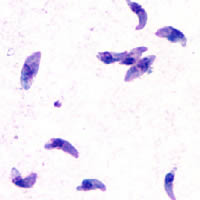 Tahizoiti T. gondii, obarvani po Giemsi
| ||||||||||||||||||||
| Znanstvena klasifikacija | ||||||||||||||||||||
| ||||||||||||||||||||
| Toxoplasma gondii (Nicolle & Manceaux, 1908) |
Številne študije so ugotovile subtilne vedenjske ali osebnostne spremembe pri okuženih ljudeh.[1] Okužbo z zajedavcem so pred kratkim povezali s številnimi nevrološkimi motnjami, posebno s shizofrenijo. Raziskava leta 2015 je dokazala kognitivne primanjkljaje pri odraslih, ki sta jih hkrati okužila Toxoplasma gondii in Helicobacter pylori, uporabljajoč pri tem regresijski model s kontrolnima skupinama za raso-pripadnost etniji in za doseženo raven izobrazbe.[2] Kljub temu, da vzročna zveza med latentno toksoplazmozo in temi nevrološkimi pojavi še ni ugotovljena, predhodni podatki kažejo, da okužba s T. gondii lahko povzroči določene spremembe v možganih, ki jih je bilo opaziti pri miših.[3][4]
Zgodovina
urediParazit sta prva opisala Charles Nicolle in Louis Manceaux leta 1908 v glodavcih vrste Ctenodactylus gundi v Tuniziji.[5] Leta 1923 je češki oftalmolog Janků povezal toksoplazmozo s človekom, potem ko je odkril parazita v mrežnici umrlega otroka. Leta 1939 je bil prvič dokazan teratogeni učinek mikroba zaradi odkritja neposredne povezave med prirojeno (kongenitalno) toksoplazmozo in toksoplazemskim encefalitisom (vnetje možganov) kot posledico te bolezni. V Sloveniji je bil prvi primer toksoplazmoze pri otroku opisan leta 1953.
Epidemiologija
urediT. gondii je razširjena po vsem svetu, tako pri mesojedih in rastlinojedih živalih kot tudi pri človeku. Prekuženost s parazitom je bila nekdaj na splošno večja, kot je v današnjem času: tako je bilo npr. v epidemiološki raziskavi leta 1982 ugotovljeno, da so se protitelesa nahajala v 50-60 % populacij ljudi v Srednji Evropi, starih od 30-40 let, podobno pa je veljalo tudi za ženske v rodnem obdobju. Do današnjega časa je prekuženost žensk znatno padla, po vsej verjetnosti zaradi večje osveščenosti in izboljšave higienskih razmer. Prekuženost je večja v Franciji, manjša pa v državah, kot sta Norveška in Finska. Okužbe so navadno pogostejše v toplejših nižinskih in vlažnejših območjih, manj pogoste pa so v mrzlih gorskih in suhih predelih.[6] V Sloveniji je število prvih okužb z zajedavcem med nosečnostjo v regijah z nizkim tveganjem, kot je Primorska kot tudi v regijah z visokim tveganjem, kot je Osrednjeslovenska regija, je enako.[6]
Glede na to, da potrebuje povzročitelj za popoln razvoj mačko, bo verjetnost za okužbo večja tam, kjer je prisotnih veliko mačk, kot je npr. Kostarika, prav tako pa je verjetnost večja v deželah, kjer se uživa več surovega ali ne dovolj prekuhanega mesa, kot so Francija, Nemčija in Slovenija.
Telesne značilnosti in razvojni krog
urediParazit lahko nastopa v treh oblikah, in sicer v vegetativni obliki oz. kot trofozoit, tkivna cista in oocista.
Za popolni razvoj potrebuje mačko. Le-ta se lahko okuži preko zaužitja mesa manjših glodavcev in ptičev ali z neprekuhanim mesom, ki vsebuje tkivne ciste. V črevesju mačke se parazit razmnožuje nespolno z endodiogenijo (znotraj materine celice nastane dve hčerinski celici) in shizogonijo (delitev na dvoje) ter spolno z gametogonijo. Pri nespolnem razmnoževanju nastanejo t. i. shizonti, nato pa iz nekaterih nastanejo ženske in moške gamete. Po združitvi gamet nastanejo oociste, ki so dolge od 11-14 μm in široke 9-11 μm. V zunanjem okolju s primerno temperaturo in vlago dozorijo (sporulirajo) v 3 do 5 dneh: vsaka oocista vsebuje dve sporociti, vsaka sporocita pa po 4 sporozoite.
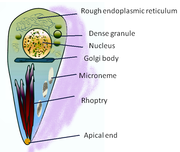
Človek, ki je vmesni gostitelj, se okuži z oocistami (pa tudi s tkivnimi cistami zaužitja neprekuhanega mesa), iz katerih se razvijejo trofozoiti, imenovani tudi tahioziti (gr. tahos - hiter). Tahioziti so hitro deleči se paraziti polmesečaste oblike, dolgi od 4-6 μm in široki od 2-3 μm. Sprednji del je zaobljen, v katerem se nahaja splet fibril (niti), ki verjetno sodelujejo pri gibanju in vstopu v gostiteljsko celico.
Zaradi neznanih dejavnikov (verjetno tudi zaradi imunskega odziva gostitelja) lahko pride do tvorbe tkivnih cist kjerkoli v telesu, v času 7-10 dni po sistemski okužbi s tahioziti.[7] Slednje so velike okoli 50-100 μm in vsebujejo več sto bradiozitov (gr. brados - počasen), ki so tanjši, manjši in se počasneje delijo. Paraziti se lahko v taki obliki nahajajo v gostitelju vse življenje brez povzročanja škode. Kljub temu pa lahko ciste počijo zaradi različnih dejavnikov, kot je zmanjšanje odpornosti kot posledica obsevanja, zdravil in drugih boleznih, pri čemer sproščeni paraziti povzročijo ponoven izbruh bolezni.
Patogeneza
urediPo prenosu v gostiteljevo telo se iz oocist sprostijo sporozoiti, iz tkivnih cist pa bradioziti. Paraziti nato vdrejo v črevesne epitelijske celice (enterocite), kjer se začnejo razmnoževati; optimalna temperatura za rast v gostiteljski celici je od 37-39 °C. Po propadu gostiteljskih celic jih limfa in kri razneseta v razne organe, kot so srce, pljuča, jetra in možgani. Klinična slika je tako odvisna od prizadetega organa, pa tudi od starosti in vrste gostitelja, števila parazitov ter od načina okužbe (infekcije). Parazit ne proizvaja toksina.
V glavnem ločujemo dve vrsti toksoplazmoz, in sicer:
- pridobljeno ali aktivirano toksoplazmozo;
- prirojeno ali kongenitalno toksoplazmozo.
Pridobljena toksoplazmoza
urediTovrstna okužba navadno ne povzroča akutne bolezni, temveč le blago obliko, ki je navadno brez bolezenskih znakov, tj. v latentni obliki. Kljub temu se pri nekaterih v času 1 do 3 tednov inkubacijske dobe lahko razvije bolezen, podobna infekcijski mononukleozi, z vročino, glavobolom, bolečinami mišic, utrujenostjo in predvsem z vnetjem bezgavk (limfadenopatija), ki se navzven kaže s povečanimi bezgavkami, predvsem na predelu vratu. Bolezen traja različno dolgo, v povprečju od 3-18 mesecev.
Težja oblika se pri odraslih lahko pojavi zaradi laboratorijske okužbe, oslabele imunosti kot posledica nekaterih bolezni (npr. Hodgkinova bolezen, levkemija, limfosarkom, AIDS) ali uporabe imunosupresivov, presaditve (transplantacije) okuženega organa in transfuzije okužene krvi. V približno 50 % je prizadeto osrednje živčevje, kar se kaže kot glavobol, zmedenost, ataksija (motena usklajenost mišičnih gibov) in krči, nazadnje pa lahko nastopi tudi smrt.
Prirojena toksoplazmoza
urediOkužba nosečnice ali njenega ploda povzroča manj pogosto, vendar hujšo prirojeno toksoplazmozo. Le-ta nastopi praviloma samo takrat, ko se nosečnica prvič okuži med nosečnostjo in paraziti dosežejo plod preko njenega krvnega obtoka. Plodu ženske, ki je bila okužena že pred zanositvijo, paraziti niso nevarni zaradi že nastalih protiteles, prav tako pa ženska, ki je rodila otroka s tovrstnim obolenjem, rodi naslednjega otroka zdravega.
Posledica prirojene toksoplazmoze se na plodu kažejo predvsem kot poškodbe na očeh in možganih, kot so horioretinitis (vnetje mrežnice in horoidee), hidrocefalus oz. vodenoglavost, mikrocefalija (nenormalna majhnost glave), psihomotorične zapoznelosti in zaapnitve možganov, pri novorojenčku pa se lahko pokažejo še hepatosplenomegalija (povečana jetra in vranica), pljučnica oz. pnevmonija, izpuščaji, anemija oz. slabokrvnost, zlatenica in krči. V okoli 70 % se ženskam, ki so bile okužene v zadnjem tromesečju nosečnosti, rodijo navidez zdravi otroci, bolezenski znaki pa se pojavijoi pozneje; to imenujemo asimptomatska ali subklinična toksoplazma.
Diagnoza in zdravljenje
urediOkužbo s T. gondii se lahko diagnosticira preko mikroskopskega pregleda biopsijskega vzorca (razmaza), narejenih iz tkiv potencialno okuženih organov, kot so možgani, kostni mozeg, bezgavke in posteljica, ali iz telesnih tekočin, tj. krvi in likvorja. Lahko se izvede tudi serološke preiskave za protitelesa IgM in IgG[8] (specifično Sabin-Feldmanov test), neposredni in posredni imunofluorescenčni test (IFT) ter ELISA, ali pa kožni test.
Najučinkovitejše zdravilo je kombinacija pirimetamina in sulfonamidov, kot je sulfadiazin.[8] Glede na to, da pirimetamin deluje škodljivo na kostni mozeg, je potrebno med zdravljenjem nadzirati krvno sliko obolelega in mu dajati pripravke s folinsko kislino. Učinkoviti so tudi spiramicin, rovamicin in klindamicin, pa tudi kortikosteroidi zaradi protivnetnega delovanja. Omenjena zdravila sicer delujejo samo na proste oblike parazita in ne na tkivne ciste.
Preventiva
urediPri preventivi je pomembna predvsem higiena, saj se človek najpogosteje okuži preko neprekuhanega mesa ali vode, onesnažene z oocistami, ki izvirajo iz mačjih iztrebkov. Glede na to, da mačke slednje navadno zakopljejo, lahko oociste preživijo več mesecev ali celo več let.
Odporne so proti blagimi kislinam in lugom ter proti običajnim razkužilom, po drugi strani pa jih uničijo že navadni gospodinjski postopki, kot so kuhanje, pečenje, soljenje in dimljenje.
Za nosečnice je priporočljivo, da se izogibajo stiku z mačkami in zemljo oz. vodo, ki je potencialno onesnažena. Sicer pa je pregledovanje nosečnic na toksoplazmozo v Sloveniji in Avstriji predpisano z zakonom.
Sklici in opombe
uredi- ↑ Flegr, J (Januar 2013). »Influence of latent Toxoplasma infection on human personality, physiology and morphology: Pros and cons of the Toxoplasma-human model in studying the manipulation hypothesis«. The Journal of Experimental Biology. 216 (Pt 1): 127–33. doi:10.1242/jeb.073635. PMID 23225875.
- ↑ Gale SD; Erickson LD; Brown BL; Hedges DW (2015). »Interaction between Helicobacter pylori and latent toxoplasmosis and demographic variables on cognitive function in young to middle-aged adults«. PLoS ONE. Zv. 10, št. 1. str. e0116874. doi:10.1371/journal.pone.0116874. PMC 4295891. PMID 25590622.
- ↑ Parlog A; Schlüter D; Dunay IR (Marec 2015). »Toxoplasma gondii-induced neuronal alterations«. Parasite Immunol. Zv. 37, št. 3. str. 159–170. doi:10.1111/pim.12157. PMID 25376390.
- ↑ Blanchard N; Dunay IR; Schlüter D (2015). »Persistence of Toxoplasma gondii in the central nervous system: a fine-tuned balance between the parasite, the brain and the immune system«. Parasite Immunol. Zv. 37, št. 3. str. 150–158. doi:10.1111/pim.12173. PMID 25573476.
- ↑ Ajioka, J.W.; Morrissette, N.S. (2009). »A century of Toxoplasma research«. International Journal for Parasitology. Zv. 39, št. 8. str. 859–860. doi:10.1016/j.ijpara.2009.02.006.
- ↑ 6,0 6,1 Logar, Jernej; Šoba, Barbara; Berce, Ingrid; Merljak Skočir, Lilijana; in sod. (2006). »Prekuženost nosečnic s Toxoplasmo gondii v dveh zemljepisno in podnebno različnih področjih Slovenije«. Medicinski razgledi. Zv. 45, št. 1. str. 75–8. Dokument v dLib.
- ↑ Kasper, L.H. (2008). "Chapter 207: Toxoplasma Infections - Etiology". V: Harrison's Principles of Internal Medicine, 17. izdaja; urednik Kasper D.L. New York itd.: McGraw Hill. (COBISS) [elektronski vir]
- ↑ 8,0 8,1 Levinson, W. (2008). Review of medical microbiology and immunology, 10. izdaja. New York itd.: McGraw-Hill Medical. ISBN 978-0-07-149620-9
Viri
uredi- Jernej Logar (1999). Parazitologija v medicini. Ljubljana : DZS. COBISS 97152768. ISBN 86-341-2443-6.
- Heyneman, D. (2007). "Medical Parasitology - Other Sporozoans: Toxoplasma gondii". V: Jawetz, Melnick, & Adelberg's Medical Microbiology, 24. izdaja; uredniki Brooks G.F., Carroll K.C., Butel J.S. in Morse S.A. New York, N.Y.: Lange Medical.
- Toxoplasmosis - Recent advances, Open access book published in September 2012